Кардиомиопатия — группа заболеваний сердечной мышцы, способных вызвать серьезные нарушения сердечной функции и угрожать жизни. Знание симптомов кардиомиопатии позволяет своевременно обратиться за медицинской помощью и предотвратить осложнения. В статье рассмотрим основные признаки заболевания, а также методы диагностики и лечения, что поможет читателям лучше понять свою ситуацию и принять обоснованные решения о здоровье.
Причины возникновения патологии
Недуг проявляется в двух формах: первичной, когда затрагивается само сердце, и вторичной, когда нарушения вызваны другими заболеваниями. Рассмотрим основные причины первичной кардиомиопатии.
-
Генетическая предрасположенность – наследование дефекта белка в кардиомиоцитах, что влияет на здоровье. Эта причина сложна для диагностики, так как кардиомиопатия развивается как самостоятельное заболевание.
-
Перенесенные вирусные инфекции – одна из распространенных причин дилатационной кардиомиопатии. У пациентов с этой формой заболевания обнаруживаются антитела к вирусам, таким как гепатит С, вирус Коксаки и цитомегаловирус, которые могут нарушать работу кардиомиоцитов.
-
Аутоиммунные реакции – собственные антитела атакуют кардиомиоциты, что приводит к аутоиммунной природе заболевания. Эта форма кардиомиопатии прогрессирует быстро, и прогноз на лечение может быть неблагоприятным.
-
Кардиосклероз – при некоторых сердечных заболеваниях мышечные клетки заменяются соединительной тканью, что снижает их функциональность. Это состояние ослабляет сокращения сердечной мышцы и может привести к инфаркту миокарда.
Вторичная кардиомиопатия возникает на фоне следующих заболеваний:
- заболевания соединительной ткани (ревматоидный артрит, дерматомиозит, склеродермия);
- алкоголизм (алкогольная кардиомиопатия);
- инфекционные заболевания миокарда (вирусные, грибковые, паразитарные и бактериальные);
- ишемия (недостаток кислорода);
- гипертония, вызывающая изменения в сосудах;
- стресс (стрессовая кардиомиопатия, синдром разбитого сердца);
- эндокринные нарушения (акромегалия, диабет, заболевания щитовидной железы);
- амилоидоз (отложения амилоида в сердце);
- болезни накопления (наследственные метаболические нарушения);
- нейромышечные расстройства (миодистрофии, атаксии);
- интоксикация (алкоголем, мышьяком, тяжелыми металлами);
- беременность (из-за увеличения объема крови и изменений гормонального фона).
Кардиомиопатия проявляется симптомами, такими как одышка, усталость, боли в груди и отеки конечностей. Эти признаки часто игнорируются, что затрудняет диагностику. Врачи подчеркивают важность регулярных осмотров, особенно для людей с предрасположенностью к сердечно-сосудистым заболеваниям. Лечение зависит от типа и тяжести кардиомиопатии и может включать медикаментозную терапию, изменения в образе жизни и, в некоторых случаях, хирургическое вмешательство. Важно следовать рекомендациям врачей и не откладывать обращение за медицинской помощью при первых симптомах.
Эксперты в области кардиологии подчеркивают, что кардиомиопатия может проявляться различными симптомами, включая одышку, усталость, отеки и боли в груди. Эти признаки часто игнорируются пациентами, что затрудняет раннюю диагностику. Важно отметить, что кардиомиопатия может быть как наследственной, так и приобретенной, что требует индивидуального подхода к лечению. Врачи рекомендуют комплексный подход, включающий медикаментозную терапию, физическую реабилитацию и, в некоторых случаях, хирургическое вмешательство. Регулярные обследования и контроль состояния сердца являются ключевыми для предотвращения осложнений. Эксперты акцентируют внимание на важности раннего выявления заболевания и соблюдения рекомендаций специалистов для улучшения качества жизни пациентов.

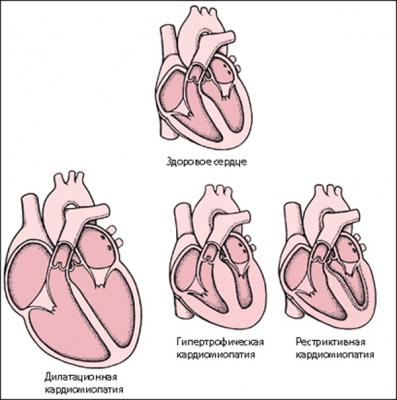
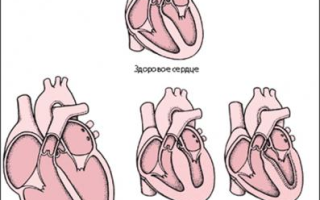
Виды заболевания
В зависимости от клинических проявлений заболевания в медицине сформированы следующие виды кардиомиопатии:
- Дилатационная кардиомиопатия – самый распространенный вид кардиомиопатии. Эта патология затрагивает как стенки желудочков, так и предсердий. Внешне заболевание представлено расширением объема отделов сердца, когда чрезмерно растянутые стенки органа не могут обеспечивать адекватного давления крови. Работа сердца временно поддерживается за счет компенсаторных возможностей – тахикардии и усиления сокращений, после чего наступает сердечная недостаточность.
- Гипертрофическая форма заболевания характеризуется утолщением стенок камер, что в свою очередь ведет к уменьшению объема сердечных отделов. Чаще всего патология настигает левый желудочек, который может утолщаться до четырех сантиметров. Заболевание может передаваться по наследству, чаще патологией болеют мальчики. Диагноз устанавливается у детей уже с первых лет жизни. Такая кардиомиопатия является тяжелым недугом и провоцирует преждевременную смерть.
- Рестриктивная форма характеризуется снижением эластичности стенок органа, из-за чего полости сердца не растягиваются до необходимой величины и не вмещают в себя необходимый объем крови. Заболевание чаще проявляется при болезнях накопления.
| Симптом | Возможная причина (тип кардиомиопатии) | Возможные методы лечения |
|---|---|---|
| Одышка | Дилатационная кардиомиопатия (расширение желудочков сердца), гипертрофическая кардиомиопатия (утолщение стенок сердца) | Лекарственные препараты (ингибиторы АПФ, бета-блокаторы, диуретики), имплантация кардиовертера-дефибриллятора (ИКД), хирургическое вмешательство (митральная вальвулопластика, трансплантация сердца) |
| Утомляемость | Все типы кардиомиопатии | Лекарственные препараты (для управления симптомами), изменение образа жизни (регулярные физические упражнения, диета) |
| Отеки в ногах и лодыжках | Дилатационная кардиомиопатия (застой крови в венах) | Диуретики, изменение образа жизни (поднятие ног, ограничение потребления соли) |
| Головокружение или обморок | Гипертрофическая кардиомиопатия (обструкция оттока крови из левого желудочка), аритмии | Лекарственные препараты (для контроля ритма сердца), имплантация кардиостимулятора, хирургическое вмешательство (миотомия, септомиотомия) |
| Боль в груди | Ишемическая кардиомиопатия (снижение кровоснабжения сердечной мышцы), рестриктивная кардиомиопатия (ограничение способности сердца расслабляться) | Лекарственные препараты (нитраты, бета-блокаторы), ангиопластика, шунтирование, лечение основного заболевания |
| Быстрое или нерегулярное сердцебиение (аритмия) | Все типы кардиомиопатии | Лекарственные препараты (антиаритмические препараты), имплантация кардиостимулятора или ИКД |
| Кашель | Застой крови в легких (сердечная недостаточность) | Диуретики, лечение основного заболевания |
Интересные факты
Вот несколько интересных фактов о симптомах и лечении кардиомиопатии:
-
Разнообразие симптомов: Симптомы кардиомиопатии могут варьироваться в зависимости от типа заболевания. Например, у пациентов с гипертрофической кардиомиопатией часто наблюдаются одышка, боли в груди и обмороки, в то время как у пациентов с дилатационной кардиомиопатией могут проявляться симптомы сердечной недостаточности, такие как отеки и усталость. Это разнообразие делает диагностику и лечение кардиомиопатии сложными.
-
Генетическая предрасположенность: Многие формы кардиомиопатии имеют генетическую основу. Например, гипертрофическая кардиомиопатия часто передается по наследству и может быть связана с мутациями в определенных генах, отвечающих за структуру сердечной мышцы. Это подчеркивает важность генетического тестирования и семейного анамнеза при диагностике.
-
Многообразие методов лечения: Лечение кардиомиопатии может включать медикаментозную терапию, такие как бета-блокаторы и ингибиторы АПФ, а также более инвазивные методы, такие как установка кардиостимуляторов или даже пересадка сердца в тяжелых случаях. В некоторых случаях изменения в образе жизни, такие как диета и физическая активность, также могут существенно улучшить состояние пациента.
Эти факты подчеркивают сложность и многообразие кардиомиопатии, а также важность индивидуального подхода к лечению.

Симптомы заболевания
Признаки кардиомиопатии не специфичны, поэтому пациенты часто не осознают, с чем имеют дело, и обращаются к врачу с распространенными симптомами, характерными для различных сердечно-сосудистых заболеваний. К ним относятся:
- кашель;
- боли в области сердца и за грудиной;
- одышка;
- учащенное сердцебиение;
- бледность кожи;
- отеки;
- увеличение селезенки и печени;
- обмороки и головокружения;
- быстрая утомляемость.
Кардиомиопатия вызывает тревогу у многих. Симптомы могут варьироваться от легкой одышки и усталости до серьезных проявлений, таких как боли в груди и отеки. На ранних стадиях пациенты часто не придают значения своим ощущениям, что затрудняет диагностику. Лечение обычно включает медикаменты для улучшения работы сердца и уменьшения симптомов. В некоторых случаях требуется хирургическое вмешательство или установка кардиостимулятора. Изменения в образе жизни, такие как сбалансированное питание и физическая активность, помогают справиться с заболеванием. Важно не игнорировать симптомы и регулярно обращаться к врачу, чтобы избежать осложнений.
Диагностика заболевания
Определить вид кардиомиопатии бывает достаточно сложно, поскольку клинические признаки и симптомы могут говорить о множестве патологий сердца и сосудов, а метаболическая или климактерическая кардиомиопатии и вовсе требуют всестороннего обследования организма. Для более точной диагностики врачи прибегают к дополнительным методам исследования – электрокардиографии, эхокардиографии и рентгенографии. Это дает возможность увидеть изменения в самом сердце и его работе. Также пациентам проводят велоэргометрию, анализ крови (общий и на биохимию), анализ мочи, компьютерную томографию и магнитно-резонансную томографию, гормональное исследование, иногда может понадобиться биопсия миокарда или эндокарда, генетические исследования. В ходе диагностики может обнаружиться кардиомиопатия смешанного генеза.

Лечение заболевания
Лечение кардиомиопатии зависит от ее первичной или вторичной формы. Понимание причины заболевания помогает врачам сосредоточиться на устранении фактора. В терапии выделяют три направления:
- медикаментозное лечение;
- хирургическое вмешательство;
- профилактика осложнений.
Часто назначаемые препараты включают Эналаприл, Дилтиазем, Рамиприл, Верапамил, Периндоприл и Пропранолол. Дозировка подбирается индивидуально. При необходимости добавляются другие медикаменты: диуретики для уменьшения отеков и антиагреганты для предотвращения тромбообразования. В некоторых случаях применяются народные средства для облегчения симптомов. Хирургическое вмешательство редкость, так как большинство сердечных нарушений не поддаются операции, но замена клапанов может быть полезна при сопутствующих заболеваниях.
Профилактика кардиомиопатии сложна, особенно для первичных форм, когда предотвратить развитие заболевания невозможно. Профилактические меры актуальны для вторичных кардиомиопатий. Рекомендуется умеренная физическая активность, отказ от вредных привычек, соблюдение здорового питания и регулярные обследования у кардиолога.
Профилактика кардиомиопатии
Профилактика кардиомиопатии включает в себя комплекс мер, направленных на снижение риска развития этого заболевания и поддержание здоровья сердечно-сосудистой системы. Основные аспекты профилактики можно разделить на несколько ключевых направлений.
Здоровый образ жизни
Одним из самых важных аспектов профилактики кардиомиопатии является ведение здорового образа жизни. Это включает в себя:
- Сбалансированное питание: Употребление пищи, богатой витаминами, минералами и антиоксидантами, помогает поддерживать здоровье сердца. Рекомендуется включать в рацион фрукты, овощи, цельнозерновые продукты, нежирные белки и полезные жиры, такие как омега-3.
- Регулярная физическая активность: Умеренные физические нагрузки, такие как ходьба, плавание или занятия спортом, способствуют улучшению сердечно-сосудистой функции и укреплению сердечной мышцы. Рекомендуется заниматься физической активностью не менее 150 минут в неделю.
- Отказ от вредных привычек: Курение и чрезмерное употребление алкоголя негативно влияют на здоровье сердца. Отказ от этих привычек значительно снижает риск развития кардиомиопатии.
Контроль за хроническими заболеваниями
Люди с хроническими заболеваниями, такими как гипертония, диабет и ожирение, подвержены более высокому риску развития кардиомиопатии. Поэтому важно:
- Регулярно контролировать артериальное давление: Поддержание нормального уровня давления помогает снизить нагрузку на сердце.
- Контролировать уровень сахара в крови: Для людей с диабетом важно следить за уровнем глюкозы и соблюдать рекомендации врача по лечению.
- Поддерживать нормальный вес: Избыточный вес увеличивает риск сердечно-сосудистых заболеваний, поэтому важно следить за своим весом и при необходимости корректировать его.
Регулярные медицинские осмотры
Профилактика кардиомиопатии также включает в себя регулярные медицинские осмотры. Важно проходить обследования, которые могут включать:
- ЭКГ и эхокардиографию: Эти исследования помогают выявить изменения в работе сердца и его структуре на ранних стадиях.
- Лабораторные анализы: Анализы крови могут помочь определить уровень холестерина, сахара и других показателей, влияющих на здоровье сердца.
Психоэмоциональное здоровье
Стресс и психоэмоциональные нагрузки могут негативно сказываться на здоровье сердца. Поэтому важно:
- Научиться управлять стрессом: Методы релаксации, такие как медитация, йога и дыхательные упражнения, могут помочь снизить уровень стресса.
- Обращаться за помощью: В случае хронического стресса или депрессии важно обращаться к специалистам для получения необходимой поддержки.
Соблюдение этих рекомендаций может существенно снизить риск развития кардиомиопатии и других сердечно-сосудистых заболеваний, а также улучшить общее состояние здоровья и качество жизни.
Вопрос-ответ
Какие основные симптомы кардиомиопатии?
Симптомы кардиомиопатии могут варьироваться, но наиболее распространенные включают одышку, усталость, отеки ног и лодыжек, учащенное сердцебиение и боли в груди. В некоторых случаях заболевание может протекать бессимптомно на ранних стадиях.
Как диагностируется кардиомиопатия?
Диагностика кардиомиопатии обычно включает физический осмотр, анализы крови, электрокардиограмму (ЭКГ), эхокардиографию и, в некоторых случаях, магнитно-резонансную томографию (МРТ) сердца. Эти методы помогают оценить состояние сердца и выявить возможные аномалии.
Какие методы лечения кардиомиопатии существуют?
Лечение кардиомиопатии зависит от ее типа и степени тяжести. Основные подходы включают медикаментозную терапию (например, бета-блокаторы, ингибиторы АПФ), изменения в образе жизни (диета, физическая активность) и, в тяжелых случаях, хирургические вмешательства, такие как установка кардиостимулятора или трансплантация сердца.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Раннее выявление кардиомиопатии может значительно улучшить прогноз и качество жизни. Обратите внимание на симптомы, такие как одышка, усталость или отеки, и не игнорируйте их.
СОВЕТ №2
Следите за своим образом жизни. Здоровое питание, регулярные физические нагрузки и отказ от вредных привычек, таких как курение и чрезмерное употребление алкоголя, могут помочь снизить риск развития кардиомиопатии и улучшить общее состояние сердца.
СОВЕТ №3
Обсуждайте с врачом возможные генетические факторы. Если у вас в семье были случаи кардиомиопатии, важно сообщить об этом врачу, чтобы он мог предложить соответствующие обследования и рекомендации по профилактике.
СОВЕТ №4
Не забывайте о психоэмоциональном состоянии. Стресс и тревога могут негативно сказываться на здоровье сердца. Рассмотрите возможность занятий йогой, медитацией или другими методами релаксации для поддержания психоэмоционального баланса.