Аортальная регургитация 1 степени — это состояние, при котором кровь возвращается из аорты в левый желудочек сердца из-за недостаточности аортального клапана. На ранних стадиях заболевание может не проявляться симптомами, но своевременная диагностика и понимание механизма его развития важны для предотвращения прогрессирования и осложнений. В статье рассмотрим основные причины, симптомы и методы диагностики аортальной регургитации 1 степени, а также необходимость регулярного мониторинга состояния пациента для поддержания здоровья сердечно-сосудистой системы.
Общие сведения
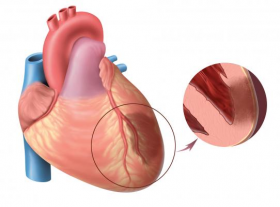
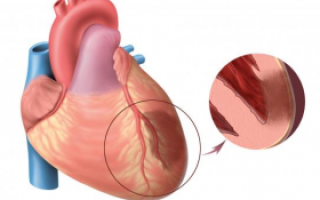
В норме клапаны сердца предотвращают обратный ток крови между камерами и сосудами. Их створки реагируют на давление кровяного потока и закрываются механически. При нарушении работы клапанов они могут не смыкаться полностью, что приводит к образованию отверстия, через которое кровь возвращается назад. Аортальный клапан, расположенный на выходе из левого желудочка, при неполном закрытии позволяет этой камере получать избыточный объем крови. Регургитация чаще встречается у мужчин и может быть вариантом нормы или признаком сердечных пороков. В каждом десятом случае сердечного порока наблюдается аортальная регургитация.
Аортальная регургитация 1 степени — начальная стадия заболевания, при которой происходит частичное возвращение крови из аорты в левый желудочек во время диастолы. На этом этапе симптомы могут быть минимальными или отсутствовать, что затрудняет диагностику. Важно регулярно проходить обследования, так как прогрессирование заболевания может привести к серьезным осложнениям, таким как сердечная недостаточность. Специалисты советуют пациентам с этой формой регургитации следить за здоровьем, вести активный образ жизни и избегать факторов риска, таких как гипертония и атеросклероз. Раннее выявление и контроль состояния могут значительно улучшить прогноз и качество жизни.
Аортальная регургитация 1 степени представляет собой начальную стадию заболевания, при котором происходит частичный обратный ток крови из аорты в левый желудочек сердца. Эксперты отмечают, что на этой стадии симптомы могут быть минимальными или вовсе отсутствовать, что затрудняет диагностику. Однако, даже в отсутствие выраженных клинических проявлений, важно регулярно проводить обследования, так как прогрессирование заболевания может привести к более серьезным последствиям. Врачи подчеркивают, что своевременное выявление и мониторинг состояния пациента позволяют избежать осложнений и сохранить качество жизни. В большинстве случаев при 1 степени регургитации достаточно наблюдения, но в случае ухудшения состояния может потребоваться более активное лечение.

Регургитация в состоянии нормы и патологии
Сама по себе регургитация не страшна и не приносит проблем для деятельности организма, если ее объемы незначительны. Аортальная регургитация 1 степени и вовсе не ведет к тому, что страдает желудочек. Поэтому врачи-кардиологи не рассматривают данный вид регургитации как патологию.
При контроле сердечной деятельности на аппарате ультразвука регургитация может определяться в малой степени и в целом не сказываться на кровообращении. Такая регургитация может быть врожденной и не представляет опасности для человека, имеющего ее. Приобретенная регургитация возникает в результате перенесенных заболеваний. Чаще всего к ней приводят такие патологии:
- ревматизм;
- инфекционный эндокардит.
В результате этих заболеваний образуются рубцовые изменения створок, в результате чего клапан перестает в полном объеме выполнять свои функции. Поэтому при приобретенной регургитации аортального клапана очень важно знать, насколько сильно выражен обратный заброс крови, т.е. насколько страдает левый желудочек от ее избыточного объема. В ряде случаев патология приводит не просто к существенному несмыканию, а к полному разрушению створок клапана аорты. Тогда говорят о регургитации 2 – 3 степени.
| Характеристика | Аортальная регургитация 1 степени | Замечания |
|---|---|---|
| Определение | Минимальный обратный ток крови в левое желудочек во время диастолы. | Часто бессимптомна. |
| Аускультация | Возможно слабое диастолическое шумы на аортальной области, часто не выявляется. | Требует опытного врача для обнаружения. |
| Эхокардиография | Незначительное расширение восходящей аорты, минимальный обратный поток крови в левое желудочек. | Золотой стандарт диагностики. |
| Симптомы | Обычно отсутствуют. | При прогрессировании может появиться одышка при физической нагрузке. |
| Лечение | Наблюдение, коррекция сопутствующих заболеваний. | Лечение назначается при прогрессировании заболевания. |
| Прогноз | Благоприятный при своевременном выявлении и наблюдении. | Прогрессирование возможно, требует регулярного мониторинга. |
Интересные факты
Аортальная регургитация 1 степени — это состояние, при котором кровь частично возвращается из аорты в левый желудочек сердца во время диастолы. Вот несколько интересных фактов об этом состоянии:
-
Симптомы и диагностика: На ранних стадиях аортальная регургитация 1 степени часто не вызывает заметных симптомов, и многие пациенты могут не подозревать о наличии проблемы. Однако при физикальном обследовании врач может услышать характерный диастолический шум, что может привести к дальнейшему обследованию, включая эхокардиографию.
-
Причины: Аортальная регургитация может быть вызвана различными факторами, включая врожденные пороки сердца, инфекционный эндокардит, ревматическую лихорадку или дегенеративные изменения в аортальном клапане. Важно выявить причину, чтобы определить подходящее лечение и мониторинг.
-
Прогноз и лечение: При аортальной регургитации 1 степени прогноз обычно благоприятный, и многие пациенты могут жить без значительных ограничений. Однако важно регулярно проходить обследования, так как состояние может прогрессировать. В некоторых случаях может потребоваться хирургическое вмешательство, если регургитация становится более выраженной и начинает вызывать симптомы или ухудшение функции сердца.

Причины аортальной регургитации
Перед тем как лечить аортальную регургитацию при её прогрессировании, важно выяснить причины состояния. При незначительном несмыкании клапана лечение может не потребоваться, но регулярные обследования у врача остаются важными. К причинам патологической регургитации, требующей вмешательства, относятся:
- ревматические заболевания сердца;
- бактериальный сепсис;
- эндокардиты, развившиеся на фоне гриппа, кори, скарлатины, пневмонии или онкологических заболеваний;
- врожденные аномалии клапана;
- аутоиммунные болезни;
- инфаркт миокарда;
- серьезные травмы грудной клетки и сердца, приводящие к разрыву мышц, связанных с клапаном;
- радиочастотная абляция;
- возрастные изменения аорты;
- синдром Марфана, влияющий на соединительную ткань клапана;
- расслоение стенок аневризмы аорты;
- гигантоклеточный артериит;
- воспалительные процессы при болезни Бехтерева и сифилисе;
- различные виды кардиомиопатий.
Аортальная регургитация первой степени характеризуется частичным возвратом крови из аорты в левый желудочек. На начальных стадиях заболевание может протекать без явных симптомов, но со временем могут возникать усталость, одышка при физической активности и учащенное сердцебиение. На первой стадии регургитация обычно не требует активного лечения, но регулярное наблюдение у кардиолога необходимо. Многие пациенты отмечают, что изменения в образе жизни, включая физическую активность и сбалансированное питание, способствуют улучшению состояния. Своевременная диагностика и контроль за состоянием сердца помогают избежать серьезных осложнений в будущем.
Что происходит при регургитации?
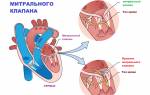
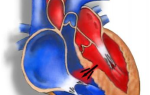
При забросе крови в желудочек он постепенно растягивается, увеличивается в объеме. При длительно текущей патологии расширению подвергается и митральное кольцо, что неизменно ведет к увеличению размеров предсердия. В результате постоянной перегрузки левого желудочка образуются стойкие места растяжения. Патологическая регургитация может приобретать острую или хроническую формы. Острая регургитация возникает при внезапном ухудшении здоровья человека – травмах, эндокардите, расслаивающей аневризме.
Для такой формы характерно быстрое поступление крови в левый желудочек, при котором организм не успевает компенсировать нагрузку. Она резко возрастает и происходит затруднение работы не только левого отдела сердца, а в целом страдает и вся сердечная мышца. Аорта же, в свою очередь, недополучает кровь. Страдает общее кровообращение организма. В случае таких нарушений у пациентов развивается отек легких и/или кардиогенный шок. Симптоматика значительно усугубляется при гипертонии и расслоении аневризмы аорты.
При хронической форме заболевания компенсаторные механизмы долгое время сдерживают патологию и не дают проявляться ее признакам. Тем не менее, несмотря на приспособление к ситуации левого желудочка, через некоторое время наступает стадия декомпенсации, и у пациентов развивается сердечная недостаточность.
Симптомы регургитации
При острой регургитации у пациента могут проявляться признаки кардиогенного шока:
- резкая слабость;
- побледнение кожи;
- снижение артериального давления;
- затрудненное дыхание;
- изменения сознания.
При отеке легких клиническая картина ухудшается: появляются хрипы при вдохе, нехватка воздуха и приступы удушья. Возможен кашель с кровянистой мокротой. Быстро синеют губы, лицо и конечности.
Лечение
Прежде чем начать терапию, необходимо выяснить, что это такое, и какие осложнения имеет патология. Если регургитация в норме, то ее не лечат. При усугублении ситуации возможно назначение вазодилататоров. При тяжелой форме есть возможность проведения оперативного вмешательства с целью протезирования клапана аорты. Если же патологическое состояние диагностировано вовремя и своевременно проведена операция, то прогнозы довольно утешительны.

Прогноз и осложнения аортальной регургитации 1 степени
Аортальная регургитация 1 степени характеризуется незначительным обратным током крови из аорты в левый желудочек сердца во время диастолы. Это состояние может быть вызвано различными причинами, включая пороки сердца, инфекционный эндокардит, атеросклероз или дегенеративные изменения аортального клапана. Прогноз для пациентов с аортальной регургитацией 1 степени, как правило, благоприятный, особенно если заболевание не прогрессирует и не вызывает значительных симптомов.
На ранних стадиях аортальная регургитация может не проявляться клинически, и многие пациенты могут вести нормальный образ жизни без каких-либо ограничений. Однако важно регулярно проходить медицинские осмотры и эхокардиографию для мониторинга состояния клапана и функции сердца. При отсутствии значительных изменений и симптомов, таких как одышка, усталость или боли в груди, пациенты могут не нуждаться в хирургическом вмешательстве.
Тем не менее, с течением времени аортальная регургитация может прогрессировать, что может привести к различным осложнениям. Одним из наиболее серьезных последствий является развитие сердечной недостаточности, которая может возникнуть из-за увеличения нагрузки на левый желудочек. При этом желудочек начинает увеличиваться и ослабевать, что может привести к снижению его способности эффективно перекачивать кровь.
Другим возможным осложнением является аритмия, которая может возникнуть из-за изменений в электрической активности сердца, вызванных увеличением его размеров и изменением структуры миокарда. Аритмии могут проявляться в виде учащенного сердцебиения, головокружения или даже обмороков.
Важно отметить, что пациенты с аортальной регургитацией 1 степени должны быть внимательны к своему состоянию и сообщать врачу о любых новых симптомах. Регулярное наблюдение и контроль состояния клапана могут помочь предотвратить развитие более серьезных осложнений и обеспечить своевременное лечение в случае необходимости.
В заключение, прогноз для пациентов с аортальной регургитацией 1 степени в целом положительный, но требует внимательного мониторинга и контроля. Своевременное обращение к врачу и соблюдение рекомендаций могут значительно снизить риск осложнений и улучшить качество жизни пациентов.
Вопрос-ответ
Сколько живут с недостаточностью аортального клапана 1 степени?
Если уже проявились признаки заболевания, без лечения срок жизни составляет всего 2-5 лет.
Чем опасна регургитация 1 степени?
Осложнения. Острая митральная регургитация опасна тем, что она приводит к нарушению нормального кровообращения и сердечной недостаточности. Как следствие, задержка крови в лёгких может привести к их отёку, а высокая нагрузка на левое предсердие и желудочек — спровоцировать кардиогенный шок.
Чем опасна аортальная регургитация?
При хронической аортальной регуритации гипертрофия и дилятация ЛЖ могут происходить постепенно, так что нормальное давление в левом желудочке и сердечный выброс сохраняются. Но декомпенсация в конечном счете развивается, приводя к развитию аритмий, нарушению функции ЛЖ и сердечной недостаточности (СН).
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Если у вас есть предрасположенность к сердечно-сосудистым заболеваниям, важно регулярно проверять состояние сердца и сосудов, чтобы вовремя выявить возможные проблемы, включая аортальную регургитацию.
СОВЕТ №2
Обратите внимание на симптомы. Если вы заметили такие признаки, как одышка, усталость или учащенное сердцебиение, не откладывайте визит к врачу. Эти симптомы могут указывать на ухудшение состояния и требуют внимания специалиста.
СОВЕТ №3
Следите за своим образом жизни. Здоровое питание, регулярные физические нагрузки и отказ от вредных привычек могут значительно снизить риск развития сердечно-сосудистых заболеваний и улучшить общее состояние здоровья.
СОВЕТ №4
Обсуждайте с врачом все изменения в состоянии здоровья. Если у вас уже диагностирована аортальная регургитация 1 степени, важно поддерживать открытый диалог с врачом о любых изменениях в вашем самочувствии и следовать его рекомендациям по лечению и образу жизни.