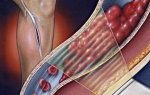
Пораженные сосуды могут размещаться вблизи от поверхности кожи, вызывая тромбофлебит поверхностных вен, или в глубине мышечных тканей, вызывая тромбоз глубоких вен (ТГВ). Заболевание может быть вызвано травмой, операцией или длительной неподвижностью.
Что вызывает тромбофлебит?
Тромбофлебит верхней конечности имеет много причин и факторов риска:
- Локальная травма или повреждение вены (например, внутривенным катетером или инъекцией).
- Слишком длительная неподвижность (например, после инсульта).
- Катетеризация центральных вен или постановка кардиостимулятора.
- Беременность.
- Прием противозачаточных средств или гормональная заместительная терапия.
- Послеоперационный период.
- Наличие онкологических заболеваний или нарушений свертывания крови.
- Нарушение венозного оттока из верхних конечностей, связанное, например, с удалением лимфатических узлов при мастэктомии по поводу рака молочной железы.
- Наличие ожогов.
Врачи подчеркивают, что лечение тромбофлебита верхних конечностей требует комплексного подхода. Основное внимание уделяется как медикаментозной терапии, так и физиотерапевтическим методам. Специалисты рекомендуют использовать нестероидные противовоспалительные препараты для снятия боли и уменьшения воспаления. Важным аспектом является применение антикоагулянтов, которые помогают предотвратить дальнейшее образование тромбов.
Кроме того, врачи акцентируют внимание на необходимости компрессионной терапии, которая способствует улучшению венозного оттока. Физиотерапия, включая ультразвуковую терапию и электрофорез, также может оказать положительное влияние на процесс выздоровления. Важно, чтобы пациенты соблюдали режим физической активности и избегали длительного пребывания в статическом положении.
Регулярные консультации с врачом и контроль за состоянием вен являются ключевыми для успешного лечения и предотвращения осложнений.

Как проявляется тромбофлебит верхних конечностей?
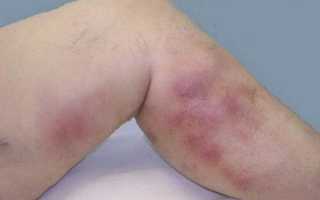
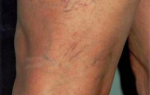
Поверхностный тромбофлебит верхних конечностей приводит к тому, что пораженная область становится красной, горячей, отекшей и болезненной. Это заболевание может сопровождаться незначительным повышением температуры тела. По ходу воспаленных вен можно прощупать плотные, болезненные тяжи. Острый период ТГВ может проявляться покраснением и отеком пораженной руки с болью и повышенной чувствительностью. Реже и позже встречаются такие клинические признаки как посинение и расширение коллатеральных вен на руках и грудной клетке.
Осложнения тромбофлебита верхних конечностей
Если воспаление и тромбоз поразили поверхностные вены рук, осложнения встречаются редко. При развитии ТГВ верхних конечностей риск появления серьезных осложнений выше. Они могут включать:
- Тромбоэмболию легочных артерий (ТЭЛА). Если часть тромба в глубоких венах отрывается, она может попасть в легкие, вызывая опасное для жизни состояние. Конечно, при ТГВ ног это осложнение встречается чаще. Но риск развития тромбоэмболии легочной артерии при ТГВ рук все же существует, хотя его часто недооценивают. Недавние данные показывают, что 5 – 10% всех тромбоэмболий легочной артерии вызваны миграцией тромба именно из верхних конечностей.
- Посттромбофлебитический синдром. Это состояние может развиться спустя месяцы и даже годы после ТГВ руки. Посттромбофлебитический синдром может вызвать длительную и сильную боль, постоянный отек и ощущение тяжести в пораженной руке, изменение ее цвета. Это заболевание может привести к снижению трудоспособности пациента.
Лечение тромбофлебита верхних конечностей вызывает множество обсуждений среди пациентов и специалистов. Многие отмечают, что ранняя диагностика и обращение к врачу играют ключевую роль в успешном выздоровлении. Пациенты делятся опытом, что комплексный подход, включающий медикаментозную терапию, физиотерапию и компрессионные изделия, значительно облегчает симптомы. Некоторые отмечают, что изменение образа жизни, включая физическую активность и правильное питание, также способствует улучшению состояния. Однако есть и те, кто сталкивается с трудностями в лечении, особенно при наличии сопутствующих заболеваний. Важно, чтобы каждый пациент получал индивидуальный подход и рекомендации от квалифицированных специалистов, что в конечном итоге помогает избежать осложнений и улучшить качество жизни.

Как диагностируется тромбофлебит
Для установления диагноза врач осматривает и обследует руку. Поверхностный тромбофлебит можно обнаружить только по симптомам заболевания, для уточнения диагноза возможно проведение ультразвукового исследования. Тромбофлебит глубоких вен диагностировать намного сложнее, опираясь только на клиническое обследование. Чаще всего для этого используются дополнительные инструментальные методы – ультразвуковое исследование, компьютерная или магнитно-резонансная томография, венография.
Для подтверждения наличия тромбофлебита может быть полезным анализ крови на D-димер. Это химическое вещество, которое высвобождается при распаде тромбов. Нормальный уровень D-димера указывает на маловероятность тромбофлебита. Однако у этого анализа есть и ограничения – повышенный уровень D-димера можно обнаружить при других заболеваниях, включая операцию, беременность или злокачественные новообразования.
Как лечить тромбофлебит?
Лечение тромбофлебита зависит от размещения, степени, симптомов и причин возникновения заболевания. Как правило, поверхностный тромбофлебит верхней конечности можно вылечить прикладыванием теплых компрессов, повышенным положением пораженной руки и пероральным приемом противовоспалительных препаратов (Ибупрофена, Диклофенака). Полезными могут быть также местные противовоспалительные средства, такие как гель Диклофенака.
Если причиной тромбофлебита поверхностных вен является внутривенный катетер, его нужно удалить. Если воспаление имеет инфекционный характер, тогда используются антибактериальные средства. В тяжелых случаях инфицированного тромбофлебита может понадобиться хирургическое вмешательство. При поверхностном тромбофлебите нужно с помощью ультразвукового исследования исключить тромбоз глубоких вен. При его обнаружении или риске развития может понадобиться прием антикоагулянтных препаратов – средств, разжижающих кровь: Эноксапарина, Фондапаринукса, Гепарина, Варфарина. Иногда пациентам с выраженным тромбозом глубоких вен может понадобиться лечение с помощью Тромболизиса.
При неэффективности консервативной терапии могут применяться хирургическое лечение – аспирация, фрагментация тромба, баллонная ангиопластика, стентирование, тромбэктомия или венозное шунтирование.Восстановление после поверхностного тромбофлебита может занять несколько недель, а после глубокого – от нескольких недель до нескольких месяцев.

Вопрос-ответ
Как лечить тромб в вене на руке?
Лечение тромбоза поверхностных вен. Чаще всего поверхностный венозный тромбоз проходит сам по себе. Применение согревающих компрессов и прием анальгетика, например, аспирина или других нестероидных противовоспалительных препаратов (НПВП) обычно помогает облегчить боль.
Какой самый быстрый способ растворить тромб?
Наиболее передовым и эффективным на сегодняшний день является метод растворения тромботических масс в просвете вены с подведением к сгустку тромболитических средств – катетерный тромболизис. Однако стоит заметить, что растворение тромба представляется возможным только в первые несколько дней развития заболевания.
Чем опасен тромбофлебит на руке?
Главная опасность тромбофлебита в том, что тромб может в любой момент оторваться и вместе с кровью отправиться по сосудам. Если он попадет в легочную артерию, то вызовет ТЭЛА, что становится причиной летального исхода. При попадании тромба в коронарные сосуды может развиться инфаркт, а в сосуды мозга – инсульт.
Советы
СОВЕТ №1
Обратитесь к врачу при первых симптомах. Если вы заметили отек, покраснение или боль в области вен на руках, не откладывайте визит к специалисту. Раннее обращение поможет избежать осложнений и начать лечение на ранней стадии.
СОВЕТ №2
Следите за своим образом жизни. Регулярные физические упражнения, отказ от курения и контроль за весом могут значительно снизить риск развития тромбофлебита. Уделяйте внимание активному отдыху и старайтесь избегать длительного сидения или стояния.
СОВЕТ №3
Используйте компрессионные изделия. Носите компрессионные чулки или бинты, которые помогут улучшить кровообращение и снизить отечность в руках. Консультируйтесь с врачом о выборе подходящего уровня компрессии.
СОВЕТ №4
Следите за режимом питья. Употребление достаточного количества жидкости помогает поддерживать нормальную вязкость крови и предотвращает образование тромбов. Стремитесь пить не менее 1,5-2 литров воды в день, если нет противопоказаний.