Тромбоцитопения — состояние, при котором уровень тромбоцитов в крови снижен, что может привести к осложнениям, включая повышенную склонность к кровотечениям. Понимание причин и методов лечения этого заболевания важно для своевременной диагностики и эффективного управления состоянием пациента. В статье рассмотрим основные причины тромбоцитопении и современные подходы к её лечению, что поможет читателям лучше ориентироваться в проблеме и принимать обоснованные решения о здоровье.
Этиология и патогенез тромбоцитопении
Основные причины патологии:
- недостаточная выработка тромбоцитов;
- увеличенное разрушение тромбоцитов;
- перераспределение тромбоцитов, что снижает их уровень в кровотоке;
- повышенная потребность организма в тромбоцитах.
Тромбоцитопения может возникать из-за аутоиммунных расстройств, инфекций и побочных эффектов некоторых лекарств. Важно провести обследование для выявления причины снижения уровня тромбоцитов. Тактика лечения зависит от причины: при аутоиммунных заболеваниях могут назначаться кортикостероиды, а при инфекциях — лечение самой инфекции. В некоторых случаях рекомендовано переливание тромбоцитов или препараты, способствующие их выработке. Индивидуальный подход и регулярный контроль состояния — ключевые факторы успешного лечения тромбоцитопении.
Эксперты в области гематологии подчеркивают, что тромбоцитопения может возникать по различным причинам, включая аутоиммунные заболевания, инфекции, а также побочные эффекты некоторых медикаментов. Важно отметить, что снижение уровня тромбоцитов может привести к повышенному риску кровотечений, что делает раннюю диагностику и лечение особенно важными. В зависимости от причины, лечение может варьироваться от наблюдения и изменения образа жизни до применения кортикостероидов или иммуносупрессоров. В некоторых случаях может потребоваться переливание тромбоцитов или даже спленэктомия. Эксперты рекомендуют индивидуальный подход к каждому пациенту, учитывая его историю болезни и общее состояние здоровья, что позволяет достичь наилучших результатов в терапии.

Образование недостаточного количества тромбоцитов
Тромбоцитопении, возникающие в результате слабого синтеза тромбоцитов, делят на три группы:
- дефицит мегакариоцитов (при гипоплазии мегакариоцитарного отростка);
- малоэффективный тромбоцитопоэз, при котором клетки-предшественники образуются в достаточном количестве, но образование тромбоцита из мегакариоцита почти не происходит;
- перерождение (метаплазия) мегакариоцитарного отростка.
Развитие гипоплазии костного мозга с последующей тромбоцитопенией бывает при таких патологиях:
- врожденная мегакариоцитарная гипоплазия в результате тяжелых наследственных патологий – апластической анемии Фанкони (конституционной панцитопении) и амегакариоцитарной тромбоцитопении;
- приобретенная изолированная амегакариоцитарная тромбоцитопеническая пурпура;
- прием цитостатиков (миелосупрессивных препаратов), которые оказывают непосредственное воздействие на красный костный мозг, угнетая его функции;
- лучевая болезнь;
- прием Левомицетина (при условии, что у пациента наблюдается идиосинкразия – повышенная чувствительность к этому препарату);
- применение некоторых других лекарств (тиазидных диуретиков, интерферона, эстрогенов);
- злоупотребление алкогольными напитками (алкоголь угнетает мегакариоцитарный отросток);
- вирусы паротита, гепатитов А, В, С и ВИЧ вызывают тромбоцитопению продукции;
- иногда при вакцинации живой ослабленной вакциной против кори возможно развитие транзиторной тромбоцитопении;
- сепсис – генерализованная воспалительная реакция, вызванная грибковыми или бактериальными инфекциями;
- слабо выраженную тромбоцитопению может вызывать состояние гипоксии.
Сбои в процессах производства тромбоцитов возникают в следующих случаях:
- врожденный дефицит тромбопоэтина – вещества, которое стимулирует синтез тромбоцитов;
- развитие мегалобластной анемии вследствие недостатка витамина В12 и фолиевой кислоты;
- железодефицитная анемия (в результате нехватки железа снижается выработка тромбоцитов и не усваивается витамин В12);
- инфекции вирусной этиологии;
- хронический алкоголизм;
- врожденные патологии, где наблюдается сочетание тромбоцитопении и тромбоцитопатии (аутосомно-доминантная аномалия Мей-Хегглина, синдромы Бернарда-Сулье, Вискота-Олдрича и др.).
Перерождение мегакариоцитарного отростка встречается при таких патологиях:
- онкологические заболевания на последних стадиях, когда развиваются метастазы, проникающие в косный мозг;
- злокачественные заболевания крови (лимфомы, генерализованная плазмоцитома или болезнь Рустицкого-Калера, лейкозы);
- миелофиброз (замещение фиброзной тканью);
- саркоидоз (замещение специфическими гранулемами).
| Причина тромбоцитопении | Механизм развития | Возможное лечение |
|---|---|---|
| Уменьшенное производство тромбоцитов (например, при апластической анемии, лучевой болезни, вирусных инфекциях) | Снижение активности костного мозга, приводящее к недостаточному образованию тромбоцитов | Кортикостероиды, иммуноглобулины, трансфузия тромбоцитов, лечение основного заболевания |
| Увеличенное разрушение тромбоцитов (например, при Идиопатической тромбоцитопенической пурпуре (ИТП), аутоиммунных заболеваниях) | Иммунная система атакует и разрушает тромбоциты | Кортикостероиды, иммуноглобулины, спленэктомия, иммуносупрессанты, ритуксимаб |
| Селезёночная секвестрация (например, при циррозе печени, спленомегалии) | Захват и разрушение тромбоцитов увеличенной селезёнкой | Спленэктомия |
| Разведение тромбоцитов (например, при значительной гемодилюции) | Увеличение объёма плазмы крови, разбавляющее тромбоциты | Лечение основного заболевания, приводящего к гемодилюции |
| Тромботическая тромбоцитопеническая пурпура (ТТП) | Микротромбообразование, потребляющее тромбоциты | Плазмаферез, кортикостероиды |
| Гепарин-индуцированная тромбоцитопения (ГИТ) | Образование антител к гепарину, приводящее к активации тромбоцитов и их разрушению | Прекращение применения гепарина, использование альтернативных антикоагулянтов |
| Лекарственная тромбоцитопения | Аллергическая реакция на лекарственные препараты, приводящая к разрушению тромбоцитов | Отмена лекарственного препарата, симптоматическое лечение |
Интересные факты
Вот несколько интересных фактов о причинах и лечении тромбоцитопении:
-
Многообразие причин: Тромбоцитопения может быть вызвана различными факторами, включая аутоиммунные заболевания (например, идиопатическая тромбоцитопеническая пурпура), инфекции (такие как ВИЧ или гепатит), а также побочные эффекты некоторых лекарств. Это делает диагностику и лечение тромбоцитопении сложными, так как необходимо выявить основное заболевание.
-
Лечение с учетом причины: Лечение тромбоцитопении зависит от ее причины. Например, в случае аутоиммунной тромбоцитопении могут использоваться кортикостероиды для подавления иммунного ответа, тогда как при тромбоцитопении, вызванной инфекцией, может потребоваться лечение самой инфекции. В некоторых случаях, таких как тяжелая тромбоцитопения, может быть показано переливание тромбоцитов.
-
Роль питания: Недостаток определенных витаминов и минералов, таких как витамин B12, фолиевая кислота и железо, может способствовать развитию тромбоцитопении. Поэтому сбалансированное питание и, при необходимости, добавление витаминов могут быть важными аспектами в лечении и профилактике этого состояния.

Повышенная деструкция (разрушение) тромбоцитов
Разрушение тромбоцитов — основная причина тромбоцитопений. При увеличении потребности в тромбоцитах костный мозг активизирует свою работу, что приводит к гиперплазии тканей и росту мегакариоцитов. Если тромбоциты разрушаются быстрее, чем новые поступают в кровоток, возникает тромбоцитопения. В клинической практике выделяют две категории тромбоцитопении, вызванной повышенной деструкцией тромбоцитов: иммунологическую и неиммунологическую.
Тромбоцитопения — это снижение уровня тромбоцитов в крови, что увеличивает риск кровотечений. Причинами могут быть аутоиммунные заболевания, инфекции (например, ВИЧ или гепатит) и побочные эффекты медикаментов. Пациенты подчеркивают важность своевременной диагностики для выявления источника проблемы. Лечение зависит от причины и может включать медикаментозную терапию или переливание тромбоцитов. Некоторые пациенты отмечают положительный эффект от диеты, богатой витаминами и минералами. Индивидуальный подход и регулярное наблюдение у специалиста важны для управления заболеванием.
Иммунные тромбоцитопении
Такая форма заболевания возникает вследствие атаки с последующей деструкцией тромбоцитов специфическими антитромбоцитарными антителами и иммунными комплексами. Может быть врожденной и приобретенной патологией. Иммунологические тромбоцитопении распределяют по трем группам:
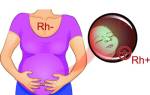
- изоиммунная тромбоцитопения (развивается в результате выработки аллореактивных антител, которые разрушают «чужие» тромбоциты при попадании в организм, например, при переливании крови или во время беременности);
- аутоиммунная тромбоцитопения – синтез аутоантител, вызывающих повреждение собственных тканей и клеток организма;
- иммунная тромбоцитопения, развивающаяся после употребления некоторых лекарств.
К изоиммунным тромбоцитепениям относятся следующие врожденные и приобретенные патологии:
- неонатальная аллоиммунная тромбоцитопеническая пурпура (заболевание, при котором возникает несовместимость между матерью и плодом по тромбоцитарным показателям);
- посттрансфузионная тромбоцитопеническая пурпура (осложнение, возникающее примерно через неделю после процедуры гемотрансфузии);
- нечувствительность (рефрактерность) больных к переливанию тромбоцитарной массы, которая выражается в отсутствии лечебного эффекта (развивается в случаях повторной гемотрансфузии).
Аутоиммунные тромбоцитопении бывают первичными (идиопатическими, неясной этиологии) и вторичными (возникшими под воздействием определенных причин). К первичной патологии относят острую и хроническую формы аутоиммунной тромбоцитопенической пурпуры. Вторичная тромбоцитопеническая пурпура сопровождает многие болезни, среди которых:
- онкологические заболевания лимфоидной ткани (лимфогранулематоз, лимфолейкозы, лимфомы, в том числе и неходжкинские);
- приобретенная аутоиммунная гемолитическая анемия (синдром Эванса-Фишера);
- заболевания с поражением соединительной ткани (системная красная волчанка, ревматоидный артрит);
- органоспецифические аутоиммунные патологии – болезни, при которых происходит поражение определенных органов (печени, отделов пищеварительного тракта, суставов, эндокринных желез);
- вирусные болезни (ВИЧ, краснуха, опоясывающий герпес).

Иммунные тромбоцитопении, вызванные приемом лекарственных препаратов
Список медикаментов, вызывающих тромбоцитопению, обширен. Основные категории препаратов:
- антибиотики (Ампициллин, Пенициллин, Рифампицин, Гентамицин, Цефалексин);
- сульфаниламиды (Бисептол);
- нестероидные противовоспалительные средства;
- диуретики (Фуросемид, Хлортиазид);
- седативные препараты;
- средства для лечения диабета (Толбутамид, Хлорпропамид);
- наркотические вещества и обезболивающие (героин, Морфин);
- антигистаминные препараты (Циметидин);
- медикаменты из других групп (Ранитидин, гепарин, хинидин, Метилдопа, Дигитоксин, соли золота).
Неиммунные тромбоцитопении
Тромбоцитопении неимунной этиологии можно разделить на врожденные и приобретенные. Врожденные патологии, при которых происходит усиленная деструкция тромбоцитов:
- преэклемпсия при беременности у матери;
- инфекционные процессы;
- пороки сердца.
Приобретенные тромбоцитопении неиммунного генеза с усиленной деструкцией тромбоцитов развиваются при следующих условиях:
- имплантация искусственных клапанов, шунтирование сосудов;
- выраженные проявления атеросклероза;
- массивная кровопотеря;
- метастазы, затрагивающие кровеносные сосуды;
- ДВС-синдром;
- болезнь Маркьяфавы-Микели (пароксизмальная ночная гемоглобинурия – приобретенная гемолитическая анемия, при которой происходит снижение производства, изменение структуры и ускоренная деструкция тромбоцитов);
- ожоговая болезнь;
- переохлаждение организма (гипотермия);
- воздействие повышенного атмосферного давления;
- болезнь Гассера (гемолитико-уремический синдром);
- инфекционные заболевания;
- прием лекарственных препаратов;
- внутривенное вливание больших объемов растворов (массивная трансфузия), из-за которого развивается тромбоцитопения разведения.
Перераспределение тромбоцитов
Вынужденное перераспределение может вызвать накопление тромбоцитов в селезенке, что приводит к гиперспленизму. При спленомегалии до 90% тромбоцитов может находиться в этом органе, тогда как в норме там содержится лишь треть этих клеток. Причины такого накопления:
- цирроз печени с повышенным давлением в портальной системе;
- злокачественные заболевания кровеносной системы, такие как лимфомы и лейкозы;
- инфекционные заболевания, включая туберкулез, малярию, эндокардит и другие;
- гипотермия.
Появление повышенной потребности в тромбоцитах
При значительной потере тромбоцитов в результате процессов тромбообразования возникает повышенная потребность в них. Это происходит:
- при массивных кровотечениях;
- при экстракорпоральной циркуляции (например, при использовании искусственной почки или аппарата искусственного кровообращения).
Симптомы тромбоцитопении
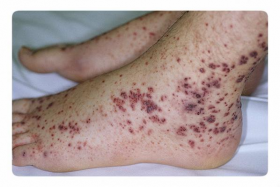
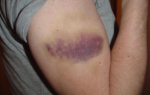
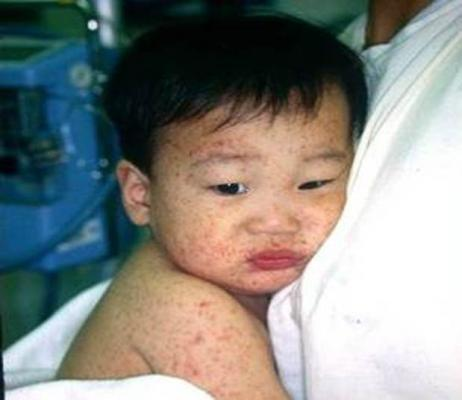
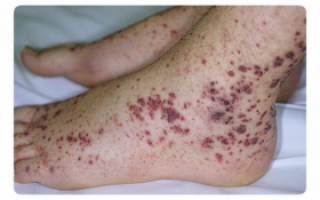
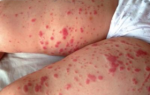
Основным признаком заболевания является геморрагический диатез, проявляющийся мелкими геморрагическими высыпаниями на слизистых и коже в виде петехий (точечных кровоизлияний) или экхимозов диаметром до 2 см. Эти высыпания безболезненны и не сопровождаются воспалением. Они могут возникать даже при незначительном повреждении сосудов, например, от тесной одежды, инъекций или небольших ушибов.
Тяжесть геморрагического диатеза зависит от уровня тромбоцитов в крови. При первичной тромбоцитопении серьезные кровотечения возникают, когда количество тромбоцитов опускается ниже 50*10^9/л. Если тромбоцитопения развивается на фоне инфекций с лихорадкой, кровотечения могут возникать при более высоких значениях тромбоцитов.
Первые признаки ухудшения состояния включают повторные носовые кровотечения и повышенную кровоточивость слизистых, особенно десен. У женщин могут наблюдаться обильные менструации. Высыпания при геморрагическом диатезе сначала появляются на ногах и нижней части живота. По мере прогрессирования заболевания могут возникать кровотечения в суставы, из пищеварительного тракта, метроррагии (маточные кровотечения) и гематурия (наличие крови в моче).
Чем выше располагаются высыпания, тем менее благоприятен прогноз. Сыпь в верхней части туловища и на лице, особенно кровоизлияния в конъюнктиву, указывают на прогрессирование заболевания. Наиболее серьезные последствия включают кровоизлияние в сетчатку, что может привести к потере зрения, и кровоизлияние в головной мозг (инсульт). Поскольку симптомы неспецифичны и могут наблюдаться при других заболеваниях (например, тромбоцитопатиях), следует заподозрить тромбоцитопению при сочетании геморрагического синдрома и снижения уровня тромбоцитов в крови.
Диагностика заболевания
Врач должен собрать наиболее полный анамнез, для чего он тщательно расспрашивает пациента о возникновении кровотечений в прошлом и в каких случаях это происходило. Страдал ли пациент геморрагическим диатезом, какие лекарства он принимал. Особое внимание уделяется вопросам о наличии сопутствующих заболеваний (какие диагнозы были поставлены ранее). Визуально врач оценивает состояние пациента, тип и степень кровотечения, локализацию сыпи, объем потери крови (в случае сильного кровотечения). Объективное обследование показывает положительные пробы «щипка», «жгута» (на ломкость сосудов).
Диагноз подтверждается лабораторными анализами крови, в которых определяется не только уровень тромбоцитов, но также тромбоцитарная гистограмма, показатель анизоцитоза (изменение размеров тромбоцитов) и тромбокрит (процент тромбоцитарной массы в объеме крови). Отклонение этих показателей могут свидетельствовать о различных патологических процессах, протекающих в организме и вызвавших тромбоцитопению.
Лечение тромбоцитопении
Лечение заболевания зависит от его причин:
- При нехватке витамина В12 и фолиевой кислоты рекомендуется принимать соответствующие препараты и следовать диете для устранения авитаминоза.
- Если тромбоцитопения вызвана медикаментами, необходимо прекратить их использование и скорректировать лечение.
При первичной идиопатической пурпуре у детей обычно применяется выжидательная тактика, так как прогноз чаще положительный, и ремиссия может наступить в течение полугода без медикаментов. Если заболевание прогрессирует (тромбоциты падают до 20 тыс./мкл) и усиливается геморрагический синдром (кровоизлияния в конъюнктиву, сыпь на лице), показано назначение стероидов, таких как Преднизолон. Эффект препарата обычно проявляется в первые дни, а через неделю сыпь исчезает. Со временем уровень тромбоцитов восстанавливается.
У взрослых идиопатическая тромбоцитопения имеет иную динамику. Выздоровление без медикаментов практически невозможно. В этом случае назначается курс лечения Преднизолоном, который длится около месяца. Если терапия неэффективна, врач может назначить иммунотерапию – внутривенное введение иммуноглобулинов (Сандаглобулина) с высокими дозами стероидов. Если ремиссия не наступает в течение полугода, рекомендуется спленэктомия – удаление селезенки. Лечение вторичных форм тромбоцитопении включает терапию основной болезни и профилактику осложнений. При критических значениях тромбоцитов и высоком риске геморрагических осложнений назначаются переливания тромбоцитарной массы и курс Преднизолона.
Диета при тромбоцитопении
Специальный режим питания при тромбоцитопении не разработан. Если отсутствуют другие патологии, врачи рекомендуют общий стол. При этом пища должна содержать достаточно белков, поэтому вегетарианство при тромбоцитопении категорически противопоказано.
Запрещено употребление любых алкогольных напитков и продуктов, содержащих синтетические добавки – консерванты, красители, ароматизаторы и пр. Во время обострения показана щадящая диета. В этот период не следует употреблять острые и пряные блюда, а также копчености. Пища и напитки должны быть теплыми, но ни в коем случае не горячими.
Прогноз и возможные осложнения тромбоцитопении
Прогноз при тромбоцитопении зависит от ее причины, степени тяжести и наличия сопутствующих заболеваний. В большинстве случаев, если тромбоцитопения является следствием временных факторов, таких как инфекция или реакция на лекарства, прогноз может быть благоприятным. После устранения причины уровень тромбоцитов обычно восстанавливается до нормальных значений.
Однако в случаях, когда тромбоцитопения вызвана хроническими заболеваниями, такими как аутоиммунные расстройства, рак или заболевания костного мозга, прогноз может быть менее оптимистичным. В таких ситуациях важно учитывать, что тромбоцитопения может быть признаком более серьезных заболеваний, требующих комплексного лечения.
Одним из основных осложнений тромбоцитопении является повышенный риск кровотечений. Даже незначительные травмы могут привести к серьезным последствиям, таким как гематомы, носовые кровотечения или кровотечения из десен. В тяжелых случаях может возникнуть спонтанное кровотечение, что представляет собой угрозу для жизни пациента.
Кроме того, у пациентов с тромбоцитопенией может развиваться синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром), который характеризуется образованием тромбов в мелких сосудах и, как следствие, нарушением кровообращения в органах. Это состояние требует немедленного медицинского вмешательства.
Важно также отметить, что тромбоцитопения может влиять на качество жизни пациента. Ограничения в физической активности, необходимость избегать травм и постоянный контроль уровня тромбоцитов могут вызывать психологический дискомфорт и стресс.
Таким образом, прогноз и возможные осложнения тромбоцитопении зависят от множества факторов, включая основное заболевание, степень тромбоцитопении и адекватность лечения. Регулярное наблюдение и своевременное вмешательство могут значительно улучшить исходы для пациентов с этим состоянием.
Вопрос-ответ
От чего могут быть низкие тромбоциты?
Инфекции (гепатиты, ВИЧ) могут вызывать пониженные тромбоциты. Аутоиммунные заболевания, из-за которых организм атакует собственные тромбоциты (например, при системной красной волчанке). Некоторые лекарства, химиотерапия и лучевая терапия могут вызвать тромбоцитопению (низкие тромбоциты).
Как восстановить уровень тромбоцитов в крови?
Тромбоциты — это клетки, отвечающие за процесс свертывания крови. Сниженное количество тромбоцитов можно восстановить с помощью изменений в питании. Так процесс свертывания нормализуют продукты, богатые фолиевой кислотой, витаминами B12, C, D, K и железом. Фолиевая кислота — это синтетическая форма фолатов.
Какие препараты могут вызвать тромбоцитопению?
Тромбоцитопения может быть вызвана различными препаратами, включая антикоагулянты (например, гепарин), некоторые антибиотики (такие как пенициллин и хлорамфеникол), противовоспалительные средства (например, нестероидные противовоспалительные препараты), а также химиотерапевтические агенты (например, цисплатин и метотрексат). Кроме того, некоторые противосудорожные препараты и препараты для лечения психических расстройств также могут приводить к снижению уровня тромбоцитов.
Какой орган отвечает за тромбоциты?
Тромбоциты — это форменные элементы крови (частицы), которые помогают образовывать сгустки и прекращать кровотечение. Они вырабатываются в костном мозге — мягкой, пористой сердцевине большинства ваших крупных костей. В норме количество тромбоцитов составляет от 150 000 до 400 000 клеток на 1 микролитр (мкл) крови.
Советы
СОВЕТ №1
Обратитесь к врачу для точной диагностики. Тромбоцитопения может быть вызвана различными причинами, включая заболевания крови, инфекции или побочные эффекты лекарств. Только квалифицированный специалист сможет определить источник проблемы и назначить соответствующее лечение.
СОВЕТ №2
Следите за своим питанием. Убедитесь, что ваш рацион богат витаминами и минералами, особенно витамином B12, фолиевой кислотой и железом, которые играют важную роль в производстве тромбоцитов. Включите в меню больше свежих фруктов, овощей и цельнозерновых продуктов.
СОВЕТ №3
Избегайте травм и повреждений. При низком уровне тромбоцитов риск кровотечений возрастает, поэтому старайтесь избегать ситуаций, которые могут привести к травмам. Используйте защитные средства при занятиях спортом и будьте осторожны в повседневной жизни.
СОВЕТ №4
Регулярно проходите медицинские обследования. Если у вас уже диагностирована тромбоцитопения, важно регулярно проверять уровень тромбоцитов и следить за состоянием здоровья. Это поможет вовремя выявить изменения и скорректировать лечение при необходимости.